施丞修
施丞修中醫診所
廣州中醫藥大學博士
輔仁大學博士研究
前言:
濕疹學名Eczema,或稱異位性皮膚炎Atopic Dermatitis,是常見的慢性皮膚炎。在中醫門診,多數病患多有類固醇成癮性,及停藥的自體反彈現象,病況惡化會在中醫療程初始更加顯著與快速,形成中藥反彈期,此現象與常規醫療極端相異,加重了醫病間在療程上的困難度與信賴感,同時對中醫師在診治用藥上也產生極大的考驗。在臨床經驗未臻完備下,常因難以明確與掌握的惡化過程,以及無實證診斷依據來佐證治療上的合理性,致使無法自我肯定醫療上的正確性,與難以向病患自圓其說,在反彈初期即放棄中醫療程。反彈現象有其醫療上的合理性與診療上的意義,在多年臨床實踐上,已能明確說明反彈是中醫醫療中的一個過程而非誤治上的結果,藉由臨床案例與圖像記錄作為實證醫學探討,能夠明確將濕疹療程中的反彈過程視為中醫療程常規現象,抑或是真正達到治癒的條件之一。
結果:
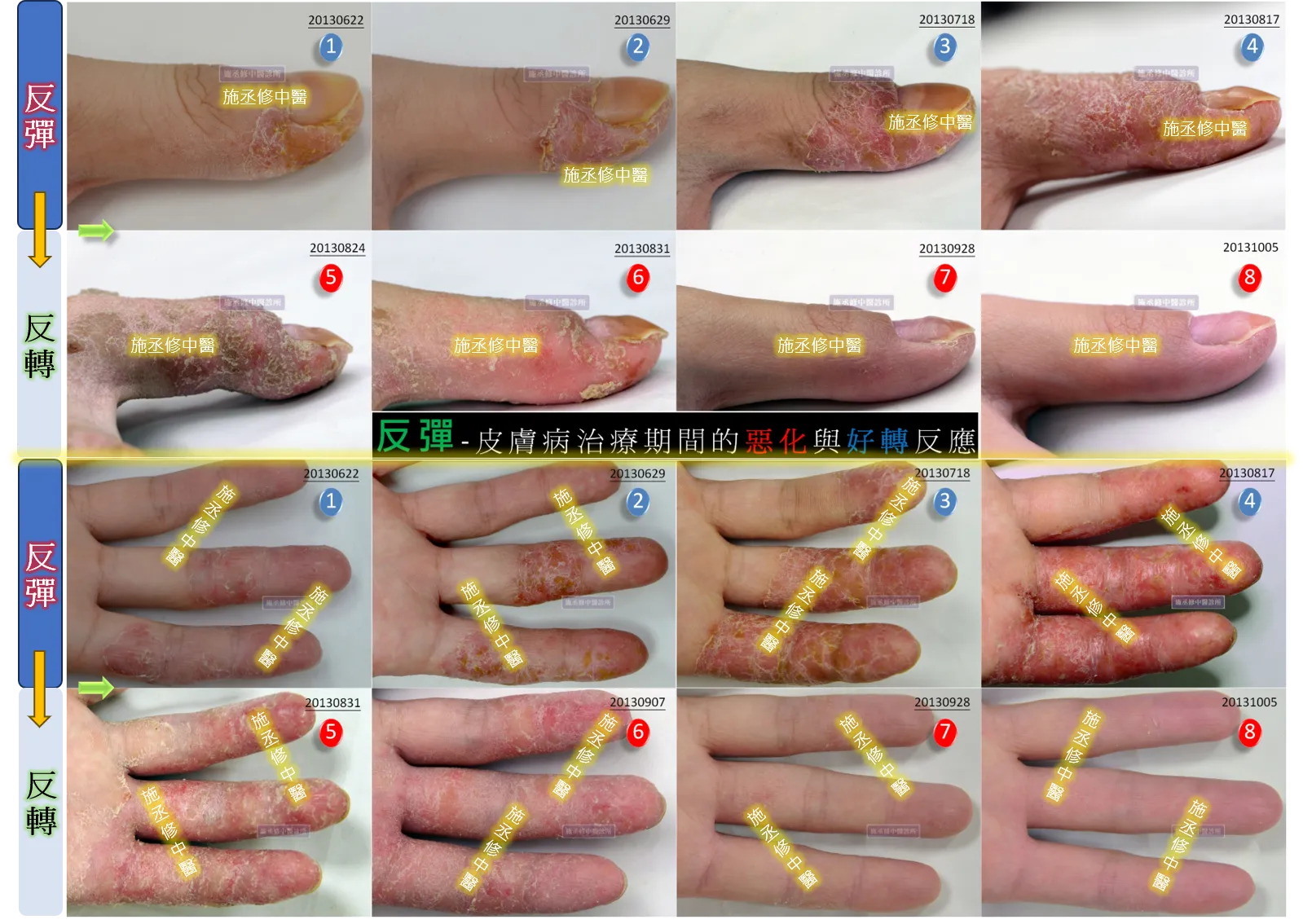
圖一
病例1:圖一,男,1983年生,初診時間2013年6月22日。手部濕疹數年,疹粒細小融合密布,搔癢難耐,皮損多處而乾燥,脫屑明顯,色淡紅,皮膚粗糙,外敷內服西醫治療多年,已有停藥2天即有惡化現象。此病例分兩階段治療,第一階段為圖一上半部反彈四圖與下半部反轉四圖。圖一上半部反彈四圖中每張小圖右上角淡藍色標籤1至4為反彈惡化期,期間約莫2個月,每2周照相記錄一次,圖示中可明確看出初診6/22與6/29之差距在於紅疹大量增加,色紅加深與範圍擴大;7/18大面積惡化,指紋消失,伴隨肌膚僵硬發燙,手指逐漸無法彎曲與握拳;惡化現象至8/17為極大期,手指狀態腫脹乾燥僵硬已如烤焦香腸般,些許部位有裂傷與滲出液。 圖一下半部反彈四圖中每張小圖右上角淡紅色標籤5至8為反轉恢復期,期間約莫1個月又1周,約每1周照相記錄一次,圖示中可明確看出圖5與圖4最大的差別在於紅色轉淡、腫脹趨緩、熱後脫屑。圖5之後手指靈活度逐漸增加,健康皮膚增多,膚色發亮,肌膚細緻。圖1至圖8最大差別不僅濕疹病灶消失,原本未發病的第三指節與掌側肌膚同步年輕化。
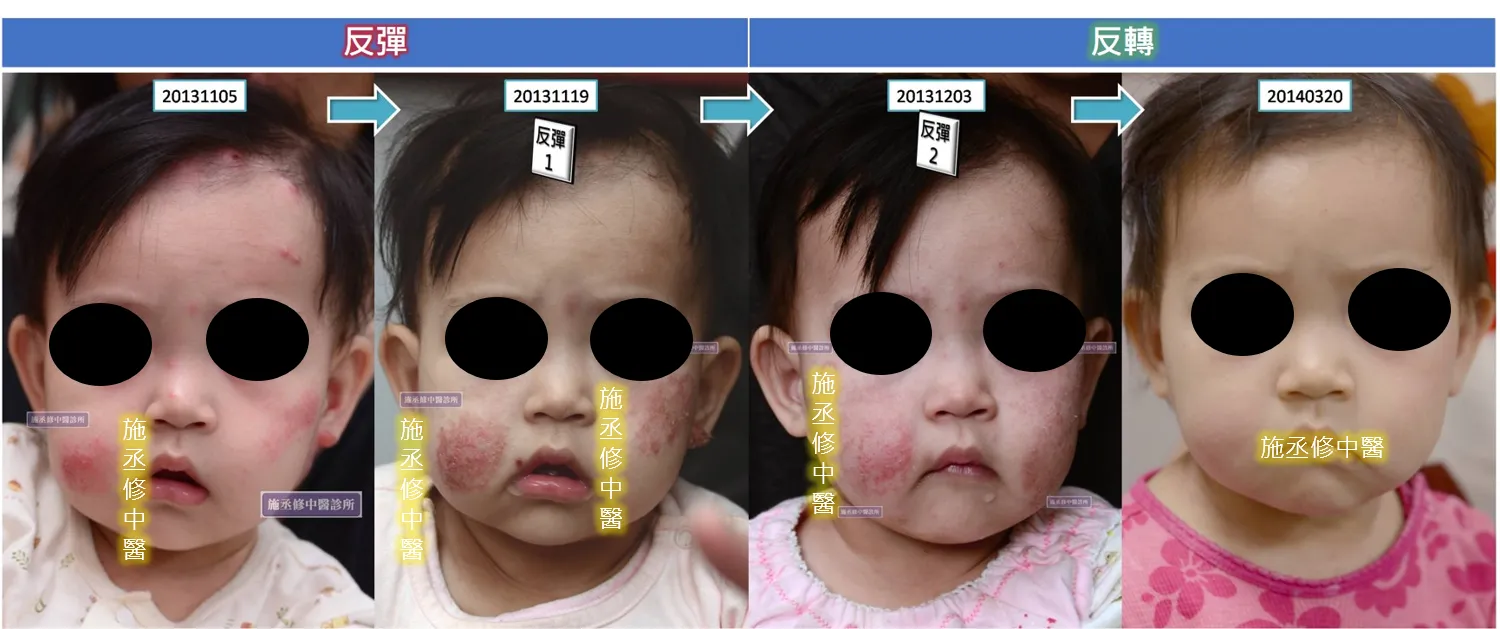
圖二
病例2:圖二,女,2012年生,初診時間2013年11月5日。出生不久臉部即有異位性皮膚炎及額頭至頭皮的細菌型毛囊炎。皮疹搔癢劇烈,時有搔抓滲液與皮膚感染發炎現象,使用含類固醇藥膏擦拭效果不佳,感冒時服用抗生素改善明顯,停藥後2種皮膚炎皆會復發。初診時可見部分曾病發的膚質較差,皮疹已發部分色紅夾雜組織液,眼神驚恐不安,夜寐不安穩,容易哭鬧,間接嚴重影響母親睡眠品質。服藥2周後,2013/11/19圖片可見第一次反彈,皮炎滲液範圍擴大,左顴骨至耳垂處尤甚,顯示搔抓更為嚴重。唇色與皮疹處皆色深紅無光彩,整體膚色亦暗黃無光。此時看似惡化,但額頭至頭皮的細菌型毛囊炎幾近於無,因此可明確為反彈而非誤治惡化。一般病患皆一次性中藥性反彈,此例則是少見的2次反彈於2周後的2013/12/03發生。意即2013/11/19至2013/12/03間曾明顯轉好,但於2013/12/03病況立即惡化。圖片可見第二次反彈,膚質狀況不同第一次反彈,屬於乾癢脫屑型膚況。由左顴骨至耳垂處好轉的膚況及額頭至頭皮的細菌型毛囊炎已無來判斷,應為第二次反彈,但屬於反轉型的小反彈。療程至2014/03/20痊癒,從圖例來看,膚質恢復嬰兒般的稚嫩,膚色也恢復至東方色彩「紅黃隱隱,明潤含蓄」的狀態,也符合斷其根源的依據條件。
討論:
反彈與誤治惡化有相似的病況,諸如皮損擴大、皮層增厚、皮屑增加、疹粒增加、搔癢加劇、水腫腫脹、紅腫脹硬、濕性潰瘍等。但不同之處在於反彈為根治或痊癒的一個過程,也是免疫系統重新導正的一個過渡期。誤治則是中醫師辯證論治上的一項嚴重錯誤與疏失,導致病況雪上加霜,甚至危症。如何在治療過程中時時刻刻確認中藥性反彈與誤治間的差異,是中醫師不可懈怠的責任。經驗上在整體性皮膚惡化的過程中,可依據「神轉正」、「氣轉清」、「色轉潤」、「症轉佳」、「脈轉緩」等面部氣色變化、脈象呈現、病灶局部回正,及其他慢性症狀的穩定等臨床表徵,來確立為反彈過程而非誤治結果。
中藥性反彈並非人人都會發生,多數會在有類固醇依賴型或成癮性的病患中出現,其特色多有效期縮短、療效漸差、復發更甚等現象。需特別注意的群眾是自述病況嚴重,但初診所見卻病灶鮮少,多有持續性使用類固醇習慣,其反彈機率甚高,需事先告知,經患者同意方可進行療程。另外,皮膚皺縮、膚質變薄、如妊娠紋之擴張紋、色素沉澱、月亮臉、水牛肩等現象之病患,在望診診斷尚須特別注意反彈的告知義務。其他影響反彈因素還有情緒壓力、飲食錯誤、睡眠不當等患者自身身心靈狀況,會影響反彈發生機率。
反彈情況是無法預防,只能「因勢利導」。經驗上,反彈是一種「病況還原」現象,同時也是「免疫修正」過程。病況還原來自於中藥進行體質調整時,恢復或增加解毒與排毒的作用。毒素可定義為凡是能引發身體病況之物質皆為毒,亦為中醫所謂「過與不及皆之為病」之過,如過度情緒、過度某類食物或過度熬夜等。特別是囤積在體內應該時常且立即被代謝的毒素,因長期體質不佳而代謝不良,過度囤積體內致使某類過敏原引發皮膚過敏,又使用抑制免疫藥物抑制免疫反應,同時也抑制了原本已遲滯或鈍化的代謝機能。當中藥進行體質改變與恢復時,代謝系統與免疫系統同時漸進式恢復,一則代謝系統開始能自行辨識何為毒素或過敏原,同時進行或增加代謝,也逐漸將不當存在的殘存西醫藥一併代謝,當類固醇體內存量減少時,便是病況還原於真實狀態之時,反彈相對增加。一則免疫系統不再被抑制,且在逐漸減毒的體內環境中,能恢復分辨敵我的能力,不再過度敏感亢進,錯誤內戰攻擊自體細胞。度過反彈期達到無須再治療或控制的結果,最終條件就是體內環保與免疫穩定。在此,可定義免疫系統並非過敏性皮膚炎的真正罪魁禍首,而是惡性體質。
惡性體質的形成為多因性,除了遺傳基因、不當的生活習慣導致身心靈異常,就是過度或長期使用藥物所致。若從中醫辨證角度,除了風寒暑濕燥火六淫與怒喜憂思悲恐驚七情外,氣血濕食痰火六鬱過積,所致陰陽寒熱過偏於五臟之中,致使惡性體質久居不下,進而引發免疫錯亂。是故,要根除過敏性皮膚炎,並非僅視免疫系統為大敵,亦非僅關注於「肺主皮毛」之事,而是要有更寬廣的思維去「辨因」而非辨證。
圖一之例,屬熱盛而僵之反彈,熱的特性之一是物理現象「熱脹冷縮」之熱脹。亦屬於火盛而炎之反彈,火的特性之一是燒灼,燒灼過度則為乾,乾後則為脫屑。患者本身並非屬於燥熱體質,卻以火熱之象進行反彈過程,其原因難以追溯,但本著「因勢利導」概念,加之「逆勢回正」的中醫方案,以非用何藥物進行逆轉,而是是否清楚患者正處在何種狀態,該立定何種相對應治療方向。否則熱者熱之、寒者寒之、實者實之、虛者虛之,則非反彈,而為誤治。
圖二之例,初生之犢又為純陽之體。《顱囟經》:“三歲以內,呼為純陽。”《小兒藥證直訣》:“小兒純陽,無煩益火。”《醫學源流論》:“小兒純陽之體,最宜清涼。”說明了嬰兒的生理特性,其反彈必為火熱之象。但第二次反彈有需檢討之處。熱易傷陰,苦寒之藥亦傷陰,另外風藥燥血也燥濕,雖小兒不至於使用苦寒之藥,但清熱之藥不可免,祛風之藥亦不能免,過用後的結果或許有可能會造成陰液虧竭而至惡化使濕疹皮膚變為乾癢脫屑。二次反彈之臨床案例不多,嬰兒更是少,此例由於頭部細菌型毛囊炎明顯痊癒,濕疹乾性反彈應可視為個人體質上的特異性,而非誤治,且可於最後痊癒來得到佐證。
反彈無法完全預防,但可以減輕。其方法有二,1漸退西藥使用、2外敷或外洗中藥。西藥漸退方式亦有二,可採用內服中藥同時外用西藥,2周後開始減少西藥外擦次數或劑量,或是內服中藥開始,即減少日次或是改為隔日,減至不再使用外敷藥物,而反彈已止,並開始反轉。外敷中藥並非止癢,止癢效果也遠不及西藥,但能達到外部調節肌膚膚況的直接效果,而逐漸緩和反彈。其用藥可以苦寒清熱、殺蟲止癢、芳香化濁、辛涼解表等類藥物作為洗劑或是藥膏使用。須切記,若為滲液膚況,切勿使用凡士林或蠟作為基質,紫雲膏亦須慎用。
結論:濕疹是皮膚病中的一個大項,台灣盛行率保守估計7%以上,現代醫學雖有皮膚專科,多數還是只能停留在控制而非治療。控制不當者會尋求中醫,其目的多數以根治為前提,能否根治其條件太多無法保證,但是是中醫值得發揮的一項疾病。從多年經驗來看,經由中醫治療可以得到階段性的根治,真正的根治在患者之生活習慣,亦即治病者為中醫師,但製病者為患者自身,若能改變生活及飲食習慣,經過多年追蹤,是能談論根治條件的。另外,經驗上所得,遺傳所佔的比例其實不高,若屬於基因所至之濕疹,中醫絕無置喙之地,邏輯推演,既然中醫能治癒現代醫學僅能控制的濕疹,那麼就不能再歸咎於基因或遺傳,多數可歸咎為患者自身破壞下的惡性體質。
參考文獻
于鴻仁、楊崑德:異位性皮膚炎的致病性與防治現況,臺灣兒科醫學會,2004,45(s),頁11-23。
黃子玶:小兒異位性皮膚炎中醫治療病例報告,北市中醫會刊,2012,頁19-23。
張林:中醫辨證治療異位性皮炎110例,四川中醫, 2003。
鄧永瓊:兒童期異位性皮炎的發病與中醫體質的關系,成都中醫藥大學,2010。
邢華:朱仁康治療異位性皮炎的經驗,中華中醫藥學刊,2007。


